Im Zuge der weltweiten Umwälzungen durch die COVID-19-Pandemie rücken seit langem bestehende Gesundheitsbedrohungen wieder in den Vordergrund der gesundheitspolitischen Agenda. An erster Stelle – und seit langem als größte Bedrohung angesehen – steht Krebs, der bis 2035 die häufigste Todesursache in den 27 Mitgliedstaaten der Europäischen Union (EU), Norwegen und Island (EU+2) sein wird. Krebs hat heute viele Ursachen.
Autor*innen: Dieser Bericht wurde vom Krebsteam der Abteilung Gesundheit der OECD-Direktion für Beschäftigung, Arbeit und soziale Angelegenheiten erstellt.
Zitierung: OECD (2024), Beating Cancer Inequalities in the EU: Spotlight on Cancer Prevention and Early Detection, OECD Health Policy Studies, OECD Publishing, Paris, https://doi.org/10.1787/14fdc89a-en.
Quelle: OECD
Datum der Veröffentlichung: 31. Januar 2024
Etwa 40 % der Krebsfälle sind auf langfristige Verhaltens-, Stoffwechsel- und Umweltrisikofaktoren zurückzuführen. Gleichzeitig entstehen neue Innovationen in der Früherkennung, die sich künstliche Intelligenz und Fortschritte in der Genomik zunutze machen, während die Kosten für neue Krebsmedikamente in die Höhe schnellen. Dieses komplexe Szenario wird durch die Herausforderungen für die Arbeitskräfte im Gesundheitswesen und die sich entwickelnden organisatorischen Modelle der Gesundheitsversorgung noch verschärft.
Darüber hinaus sind große Ungleichheiten im gesamten Verlauf einer Krebserkrankung zu beobachten: von der Prävalenz der Krebsrisikofaktoren bis hin zu den Behandlungsergebnissen. Diese Ungleichheiten bestehen nicht nur zwischen, sondern auch innerhalb von Ländern und variieren je nach Region, Geschlecht und sozioökonomischem Status.
Da ein Viertel der weltweiten Krebsfälle in Europa auftritt, hat die EU 2021 den ehrgeizigen und vielseitigen Plan zur Krebsbekämpfung ins Leben gerufen, um den gesamten Krankheitsverlauf durch Partnerschaften, Forschung und Innovation anzugehen. Eine der zehn Leitinitiativen des Plans, das Europäische Register zur Erfassung von Krebsungleichheiten, dient der Messung und Bewertung von Ungleichheiten bei Krebs. In diesem Rahmen haben die OECD und die Europäische Kommission eine Reihe von Länderprofilen für jedes der EU+2-Länder veröffentlicht und diesen Leitbericht erstellt.
»Beating Cancer Inequalities in the EU: Spotlight on Cancer Prevention and Early Detection« bietet länderübergreifende Vergleiche und politische Perspektiven zu den wichtigsten Krebsrisikofaktoren, Vorsorgeprogrammen und Früherkennungsmaßnahmen. Außerdem werden Fragen im Zusammenhang mit der Bereitstellung einer qualitativ hochwertigen Krebsversorgung behandelt, wobei der Schwerpunkt auf Ungleichheiten nach Region, sozioökonomischem Status und Geschlecht liegt. Der Bericht stützt sich auf eine Mischung aus quantitativer und qualitativer Analyse, einschließlich Informationen, die durch eine Umfrage in 26 Ländern gesammelt wurden, Konsultationen mit Interessenvertreter*nnen und länderspezifischen Expert*innen sowie eine umfassende Literaturanalyse. Der Bericht unterstreicht die Notwendigkeit umfassender Maßnahmenpakete zur Krebsprävention und zeigt gezielte Interventionen auf, die sich als wirksam erwiesen haben, um Ungleichheiten zwischen verschiedenen Bevölkerungsgruppen in Bezug auf Krebsrisikofaktoren, Vorsorgeuntersuchungen und Früherkennung zu verringern.
Ein zentraler Aspekt vieler dieser Initiativen ist die Verbesserung des Wissens, des Bewusstseins und des Zugangs zu Programmen für einen gesünderen Lebensstil und zur Krebsfrüherkennung in gefährdeten Bevölkerungsgruppen. Dazu muss sichergestellt werden, dass Präventions- und Früherkennungsinitiativen die Menschen dort erreichen, wo sie leben, arbeiten und spielen. Dazu gehören die Gestaltung gesundheitsfördernder Gemeinschaften und Umgebungen, die Einbeziehung von Hausärzten und lokalen Apotheken sowie die Einführung mobiler Impf- und Screening-Einheiten.
Wie bei der weltweiten Reaktion auf die COVID-19-Pandemie besteht auch bei der Krebsbekämpfung ein großes Potenzial für internationale Zusammenarbeit. Für die EU+2-Länder beginnen solche Partnerschaften mit dem Austausch länderspezifischer Initiativen und bewährter Verfahren, wie sie in diesem Bericht beschrieben werden. Sie setzen sich fort mit der Angleichung von Steuerpolitiken und Vorschriften für eine Reihe von Krebsrisikofaktoren, der Bewertung und Priorisierung neuer Krebsmedikamente und der Planung innovativer Versorgungssysteme.
Ungesunde Lebensweisen, Stoffwechselrisiken und schlechte Umweltbedingungen sind für über 40 % der Krebsbelastung verantwortlich: Ein umfassendes Bündel von Präventionsmaßnahmen ist erforderlich.
Alkohol zweithäufigste Ursache für Krebstod
Der bei weitem wichtigste Risikofaktor für die Krebssterblichkeit in den EU+2-Ländern ist der Tabakkonsum (mehr als ein Viertel der Krebstodesfälle sind auf das Rauchen zurückzuführen), gefolgt von Alkoholkonsum, ungesunder Ernährung, berufsbedingten Risiken, Übergewicht und Adipositas, hohem Blutzucker, Luftverschmutzung, Bewegungsmangel und Infektionen mit drei Arten von Onkoviren – dem humanen Papillomavirus, dem Hepatitis-B-Virus und dem Hepatitis-C-Virus. Die wichtigsten Risikofaktoren für Krebs treten bei Menschen mit niedrigeren sozioökonomischen Merkmalen, wie niedrigerem Einkommen und Bildungsniveau, häufiger auf. Auch zwischen den Geschlechtern gibt es große Unterschiede bei den Krebsrisikofaktoren zuungunsten der Männer, insbesondere bei Zigarettenrauchen, Alkoholkonsum, ungesunder Ernährung, Übergewicht und Adipositas. In der EU ist die Wahrscheinlichkeit, dass Männer täglich rauchen, um 51 % höher als bei Frauen, und die Wahrscheinlichkeit, dass sie starken Alkoholkonsum angeben, ist mehr als doppelt so hoch.
Alle Länder haben die Möglichkeit, der Prävention Vorrang einzuräumen und von bewährten Verfahren anderer Länder zu lernen. Trotz erhöhter Investitionen in die Prävention nach der COVID-19-Pandemie wurden 2021 im EU-Durchschnitt nur 5,1 % der gesamten Gesundheitsausgaben für die Prävention aufgewendet. Um den alarmierenden Trends bei der Krebsinzidenz und den Ungleichheiten entgegenzuwirken, sind wichtige Präventionsmaßnahmen zur Bekämpfung der Krebsrisikofaktoren erforderlich, aber keine Maßnahme allein reicht aus. Ein umfassendes Paket von Präventionsmaßnahmen ist erforderlich, um die verschiedenen Krebsrisikofaktoren anzugehen und gefährdete Bevölkerungsgruppen zu erreichen, einschließlich steuerlicher und rechtlicher Regelungen, der Zugänglichkeit von Gesundheitsinformationen, gesundheitsfördernder und befähigender Gemeinschaften, die die Menschen über die medizinische Grundversorgung, Schulen und Arbeitsplätze einbeziehen, sowie der Verbesserung der Gesundheitskompetenz in allen Bevölkerungsgruppen.
Armut mit erhöhtem Krebsrisiko verbunden
Bei den meisten Risikofaktoren ist ein sozioökonomisches Gefälle festzustellen: Menschen mit niedrigerem Bildungs- und Einkommensniveau rauchen häufiger, sind eher übergewichtig, ernähren sich ungesünder und sind körperlich inaktiver als Menschen mit höherem Bildungs- und Einkommensniveau in den EU+2-Ländern. Die Kluft zwischen den sozioökonomischen Gruppen hat sich zwischen 2014 und 2019 in Bezug auf Tabak, Alkohol und ungesunde Ernährung vergrößert.
Die Krebsprävention erfordert risikofaktorspezifische Maßnahmen, die wichtigsten Themen und Erkenntnisse sind jedoch risikoübergreifend.
Der wirksamste Ansatz zur Bewältigung der einzelnen Krebsrisikofaktoren ist ein umfassendes Präventionsmaßnahmenpaket.«
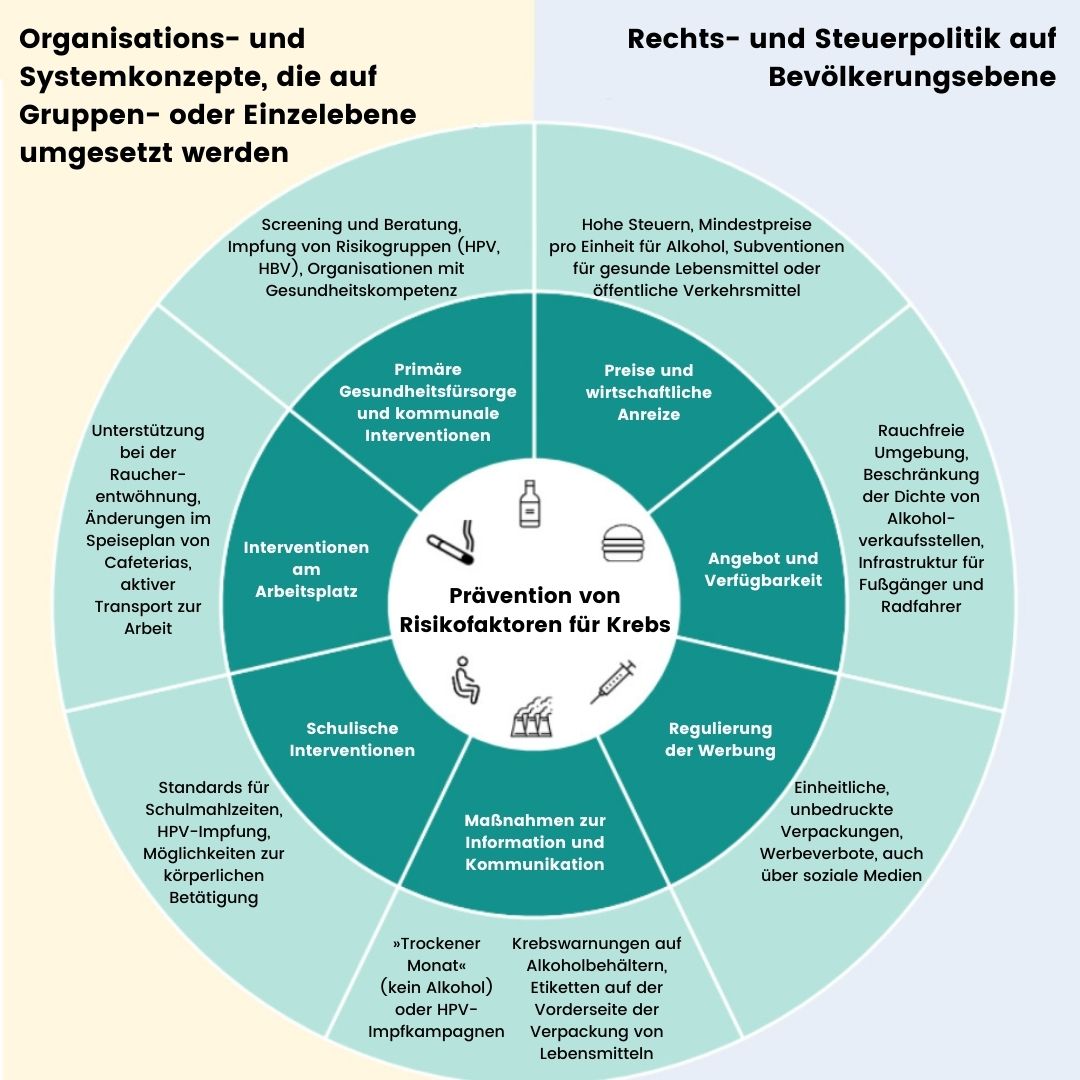
Es hat sich gezeigt, dass eine Reihe von politischen Maßnahmen bestimmte Krebsrisikofaktoren wie Tabak- und Alkoholkonsum, ungesunde Ernährung und Bewegungsmangel verringern und die HPV-Impfung sowie die Teilnahme an der Prävention oder Behandlung von Virushepatitis (B und C) erhöhen können. Dazu gehören ordnungspolitische und steuerliche Maßnahmen auf Bevölkerungsebene, die Preise, Verfügbarkeit und Werbung für Produkte verändern, die mit einem Krebsrisiko in Verbindung gebracht werden, sowie Informations- und Kommunikationsmaßnahmen, die die Einstellung zu Risikofaktoren beeinflussen. Organisatorische und systemische Maßnahmen umfassen Maßnahmen für Gruppen oder Einzelpersonen an Orten, an denen sich Menschen aufhalten, wie Schulen, am Arbeitsplatz und im Gesundheitssystem. Zur Bekämpfung der wichtigsten Krebsrisikofaktoren ist ein umfassendes Maßnahmenpaket erforderlich.
Zu den Maßnahmenbündeln zur Eindämmung des Tabakkonsums gehören eine hohe Besteuerung von Tabakprodukten, Rauchverbote an einer Reihe von Orten, Investitionen in öffentliche Aufklärungskampagnen, deutliche visuelle Gesundheitswarnungen, Werbebeschränkungen und die Unterstützung von Personen, die mit dem Rauchen aufhören wollen. Gemessen an diesen Maßnahmen hatten Irland, Frankreich und die Niederlande im Jahr 2021 die stärkste Tabakkontrollpolitik, während Bulgarien und Deutschland die schwächsten Strategien verfolgten. Fast alle 29 EU+2-Länder haben ihre Maßnahmen zur Eindämmung des Tabakkonsums in den letzten zehn Jahren verstärkt. Bemerkenswert ist, dass die Länder, die 2010 einen höheren Wert für die Tabakbekämpfung aufwiesen, im darauf folgenden Jahrzehnt einen stärkeren Rückgang der Raucherprävalenz verzeichneten.
In ähnlicher Weise wird eine sektorübergreifende Alkoholpolitik, die eine Kombination wirksamer und kosteneffizienter Maßnahmen umfasst, mit größeren Vorteilen bei der Prävention alkoholbedingter Krebserkrankungen in Verbindung gebracht als isolierte Einzelmaßnahmen, wobei die größten Auswirkungen in den baltischen sowie den mittel- und osteuropäischen Ländern zu erwarten sind. In der folgenden Tabelle sind die wichtigsten risikofaktorspezifischen Interventionen nach übergeordneten Themen geordnet, wobei die Anwendbarkeit der gewonnenen Erkenntnisse auf eine Reihe von Risikofaktoren hervorgehoben wird.
Die Bekämpfung der wichtigsten Krebsrisikofaktoren erfordert einen integrierten politischen Ansatz
Finanzielle Abdeckung von Programmen zur Raucherentwöhnung und Unterstützung
Sprach- und kulturspezifische gezielte Kampagnen und Online-Tools
Betrieb einer Raucherentwöhnungshotline/ Sensibilisierungskampagnen
Standardisierte Verpackungen/Warnhinweise
Werbeverbote
Überweisung an Hilfsmittel zur Raucherentwöhnung
Irland, Rumänien, Zypern: volle Kostenerstattung für Nikotinersatztherapien
Dänemark, Finnland, Irland, Island, Norwegen: Verbot von Tabakwerbung über alle Medien, Sponsoring, Verkaufsstellen oder Produktauslagen
Island: höchste nationale Pro-Kopf-Ausgaben für Anti-Tabak-Kampagnen
Aufklärungskampagnen
Werbeverbote
Gesetzliches Mindestalter
Belgien, Frankreich, Italien, Rumänien, Spanien: inflationsbereinigte Alkoholsteuern
Zypern: Beschränkung der Dichte von Alkoholverkaufsstellen
Subventionen für gesunde Lebensmittel
Aufklärungskampagnen
Umformulierung
Standards für Schulessen oder Verkaufsbeschränkungen in Schulen
Verschreibung von körperlicher Betätigung
Belgien, Deutschland, Frankreich, Luxemburg, Niederlande: Nutri-Score-Etikettierung auf der Vorderseite von Verpackungen
Estland, Finnland, Schweden: kostenlose Schulmahlzeiten für Grund- und Sekundarschulkinder
Subventionen für sauberere Kraftstoffe, Geräte und die Stilllegung alter Autos (einkommensabhängig)
Subventionen für den öffentlichen Nahverkehr
Kampagnen für aktiven Verkehr
Kampagnen zur Sensibilisierung für Asbest und Sicherheit
Emissionsarme Zonen
Strenge Grenzwerte für die Asbestexposition am Arbeitsplatz
Deutschland, Finnland, Irland, Luxemburg, Niederlande, Österreich, Slowakische Republik: nationale Regierungsprogramme zur Förderung des aktiven Transits zur Schule und zum Arbeitsplatz
Polen: Nationales Programm für die sichere Entfernung von Asbest und Asbestdatenbank
Um Gerechtigkeit zu fördern, müssen Maßnahmen so konzipiert sein, dass sie nicht nur allgemeine Risikofaktoren reduzieren, sondern auch Ungleichheiten zwischen Bevölkerungsgruppen abbauen.«
Es ist wichtig anzuerkennen, dass einige Maßnahmen zwar wirksam sein können, um die Risikofaktoren für die Gesamtbevölkerung zu verringern, dass sie jedoch die Ungleichheiten verstärken können, da die Verbesserungen für eine Gruppe größer sind als für eine andere. Beispielsweise sind Kampagnen in den Massenmedien wirksam bei der Verbreitung von Botschaften, die zur Krebsprävention beitragen, indem sie die Gesundheitskompetenz und das Bewusstsein für Krebsrisikofaktoren verbessern. Allerdings profitieren Menschen mit höherem Bildungsniveau möglicherweise stärker von Kampagnen in den Massenmedien, da sie Gesundheitsinformationen besser verstehen und umsetzen können. In ähnlicher Weise sind Rauchverbote, die nicht umfassend sind, in Gebieten mit höheren sozioökonomischen Merkmalen häufig anzutreffen und werden dort strenger durchgesetzt. Im Gegensatz dazu hat sich eine höhere Besteuerung ungesunder Produkte (Tabak, ungesunde Lebensmittel, Alkohol) durchweg als wirksam erwiesen, um den Konsum bei Menschen mit niedrigeren sozioökonomischen Merkmalen, zum Beispiel niedrigerem Einkommen, zu verringern. Um sicherzustellen, dass solche Maßnahmen nicht zu finanziellen Härten für Menschen mit niedrigem Einkommen führen, sollten Preiserhöhungen mit Maßnahmen zur Sicherstellung des Zugangs zu Entwöhnungsangeboten (Tabak, Alkohol) oder mit Preissenkungen und Subventionen für gesunde Produkte (Lebensmittel) einhergehen. Steuern auf zuckergesüßte Getränke sind die häufigste ernährungsbezogene Steuer, die jedoch nur in 13 EU+2-Ländern erhoben wird. Schulische Maßnahmen können gesundheitsförderliche Entscheidungen in Bezug auf eine Reihe von Risikofaktoren beeinflussen.
Umweltveränderungen können Risikofaktoren verringern, ohne dass eine aktive Verhaltensänderung erforderlich ist
Die Schaffung eines Umfelds, das eine gesunde Lebensweise fördert, ist eine wirksame Maßnahme zur Verringerung des Krebsrisikos, die zu einer Senkung der Prävalenz führt, ohne dass eine aktive Verhaltensänderung der Bevölkerung erforderlich ist. Für die meisten Risikofaktoren ist es wichtig, die Verfügbarkeit gesunder Optionen in der Umwelt zu erhöhen und gleichzeitig die Exposition gegenüber ungesunden Optionen zu verringern.
- Rauchverbote verringern die Belastung durch Tabakrauch in der Umgebungsluft, wie die Verbesserung der Lungenfunktion sowohl bei Nichtrauchern als auch bei Rauchern nach Einführung eines Rauchverbots in Innenräumen in Dänemark zeigt. In den Niederlanden verfolgt das Programm »Rauchfreies Leben für alle« einen lokalen, maßgeschneiderten Ansatz zur Eindämmung des Rauchens in gefährdeten Gemeinschaften, indem Maßnahmen unter Einbeziehung der Anwohner*innen entwickelt werden, wobei das Rauchen zusammen mit anderen Problemen der Gemeinde angegangen wird.
- Eine Verringerung der Anzahl und der Dichte von Alkoholverkaufsstellen ist ein wirksames Mittel zur Senkung des Alkoholkonsums und der damit verbundenen sozioökonomischen Ungleichheiten, doch nur 10 der 29 EU+2-Länder regeln dies. Die nordischen Länder (Island, Norwegen, Schweden und Finnland) regulieren den Verkauf von starkem Alkohol über staatliche Monopole, und Modellstudien deuten darauf hin, dass die Abschaffung dieser Monopole zu einem Anstieg des Alkoholkonsums und der Sterblichkeit führen würde.
- Um die Ernährung zu verbessern, schaffen gesetzliche Grenzwerte für bestimmte Nährstoffe Anreize für die Hersteller, ihre Produkte gesünder zu formulieren. Indirekte Anreize für eine Neuformulierung können die Besteuerung ungesunder Nährstoffe oder die Kennzeichnung des Nährstoffgehalts von Lebensmitteln sein. In den meisten EU+2-Ländern gibt es Vereinbarungen mit der Lebensmittelindustrie über die Neuformulierung von Lebensmitteln, doch sind diese meist freiwillig und daher potenziell weniger wirksam als verbindliche Grenzwerte. In 10 EU+2-Ländern gibt es Vereinbarungen zur Senkung des Fettgehalts und in 16 Ländern ist der Zuckergehalt ein Ziel.
Aktuelle Trends der Krebsprävention
Da Krebs bis 2035 voraussichtlich die häufigste Todesursache in der EU sein wird, prüfen die Länder Möglichkeiten zur Krebsprävention und zur Verringerung der Krebsinzidenz auf Bevölkerungsebene. Dieses Kapitel gibt einen Überblick über die Trends bei den wichtigsten bekannten und beeinflussbaren Risikofaktoren für Krebs wie Tabak, Alkohol, Übergewicht, ungesunde Ernährung, Bewegungsmangel, umweltbedingte Risikofaktoren und Virusinfektionen wie das humane Papillomavirus und Hepatitis B und C. Es werden die Unterschiede in der Krebsinzidenz zwischen den Ländern untersucht. Es werden die Unterschiede in der Prävalenz dieser Risikofaktoren zwischen Ländern, sozioökonomischen Gruppen und Geschlechtern untersucht. Schließlich gibt das Kapitel einen Überblick über die derzeitigen Praktiken, Strategien und Programme der Länder zur Krebsprävention.
Wichtigste Ergebnisse
- Im Jahr 2019 waren weltweit 50,6 % der Krebstodesfälle bei Männern und 36,3 % bei Frauen auf veränderbare Risikofaktoren zurückzuführen.
- Auf Bevölkerungsebene ist der wichtigste Risikofaktor für Krebstodesfälle in den 27 Mitgliedstaaten der Europäischen Union (EU27) sowie in Island und Norwegen (EU+2) der Tabakkonsum, auf den im Jahr 2019 mehr als 25 % der Krebstodesfälle zurückzuführen waren. Alkohol ist der zweitwichtigste Risikofaktor für Krebs (6,3 % der Krebstodesfälle), gefolgt von ernährungsbedingten Risiken – wie einer Ernährung mit einem hohen Anteil an rotem oder verarbeitetem Fleisch und einem geringen Anteil an Obst und Gemüse (6,2 %), berufsbedingte Risiken (5,9 %), ein hoher Body-Mass-Index (5,7 %), hoher Blutzucker (5,6 %), Luftverschmutzung (2,0 %), Bewegungsmangel (1,2 %) und Infektionen mit dem humanen Papillomavirus (HPV) (1,2 %).
- Im Vergleich zu 2011 haben sich einige der wichtigsten Risikofaktoren für Krebs verbessert, darunter ein Rückgang der Raten des täglichen Rauchens und ein Anstieg der HPV-Impfquoten. Die Prävalenz des selbstberichteten täglichen Rauchens ist in den zehn Jahren bis 2021 in allen außer vier EU+2-Ländern zurückgegangen, in sieben Ländern um 30 % oder mehr. Allerdings stieg die Prävalenz von Übergewicht und Adipositas in der EU zwischen 2014 und 2019 um 3 %, während der Verzehr von Obst und Gemüse niedrig blieb und körperliche Inaktivität weiterhin weit verbreitet war.
- Zwischen den einzelnen Ländern gibt es große Unterschiede. Der durchschnittliche jährliche Alkoholkonsum war in Lettland und Litauen doppelt so hoch wie in Griechenland. Mehr als 90 % der Mädchen in Island, Portugal und Norwegen erhielten im Jahr 2021 die empfohlenen Dosen der HPV-Impfung zur Prävention von Gebärmutterhalskrebs – mehr als doppelt so viele wie in Bulgarien, Frankreich, Luxemburg, Slowenien und Lettland.
- Sozioökonomische Ungleichheiten zeigen sich bei den meisten Risikofaktoren zu Ungunsten von Personen mit niedrigerem Bildungsniveau oder Einkommen. Im Jahr 2019 gaben Personen mit niedrigerem Bildungsniveau häufiger an, übergewichtig oder fettleibig zu sein, täglich Zigaretten zu rauchen, wenig Obst und Gemüse zu verzehren oder sich nicht körperlich zu betätigen. Während einige Risikofaktoren in Gruppen mit höheren sozioökonomischen Merkmalen schneller abnehmen, scheinen die Ungleichheiten beim täglichen Zigarettenrauchen und beim geringen Obst- und Gemüseverzehr zuzunehmen.
- Auch bei den verhaltensbedingten Risikofaktoren gibt es große geschlechtsspezifische Unterschiede zuungunsten der Männer, insbesondere beim Zigarettenrauchen, Alkoholkonsum, Übergewicht und Adipositas sowie beim geringen Verzehr von Obst und Gemüse. Darüber hinaus waren 85 % der berufsbedingten Krebstoten in der EU+2 im Jahr 2019 Männer (hauptsächlich aufgrund von Asbestexposition).
- Angesichts der anhaltenden Ungleichheiten bei der Exposition gegenüber Risikofaktoren sollten politische Maßnahmen so ausgewählt und gestaltet werden, dass die Unterschiede zwischen den Bevölkerungsgruppen verringert werden. Preispolitische Maßnahmen wie eine höhere Besteuerung (von Tabak, ungesunden Lebensmitteln und Alkohol) sind wirksam, um die Nachfrage – insbesondere bei sozioökonomisch schwächeren Gruppen - zu senken und so zur Verringerung von Ungleichheiten beizutragen. Diese Maßnahmen durch Subventionen zu flankieren, um gesunde Lebensmittel erschwinglicher zu machen, ist eine noch zu wenig genutzte Möglichkeit, die Ernährung zu beeinflussen. Auch sollten Steuererhöhungen an die Inflation gekoppelt werden sollten, um sicherzustellen, dass ihre Wirkung nicht mit der Zeit nachlässt.
- Umweltpolitische Maßnahmen können das Verhalten beeinflussen, ohne dass eine aktive oder bewusste Änderung erforderlich ist. Umfassende Rauchverbote in öffentlichen Räumen und am Arbeitsplatz sind ein wichtiger umweltpolitischer Hebel, der in den meisten EU+2-Ländern zunehmend eingesetzt wird, da sie die Gelegenheiten zum Rauchen einschränken und die Belastung durch Passivrauchen verringern. Die gesetzliche Einschränkung der Verfügbarkeit und Zugänglichkeit von Alkohol – zum Beispiel durch Altersbeschränkungen oder Vorschriften über die Dichte von Verkaufsstellen – trägt zu einem geringeren Konsum bei. Die Neuformulierung von Lebensmitteln trägt dazu bei, Produkte gesünder zu machen, auch wenn die meisten Bemühungen in den EU+2-Ländern nur begrenzte Auswirkungen haben, da sie nicht verbindlich sind. Ein Umfeld, das saubere Luft fördert, bietet Synergien mit der Steigerung der körperlichen Aktivität durch eine Planung, die aktiven Verkehr und die Schaffung von Grünflächen fördert.
- Die Botschaften, die die Bevölkerung erreichen, sollten gesundheitsfördernd sein, während Einschränkungen bei der Vermarktung ungesunder Produkte die Risiken verringern können. Die Länder können die Botschaften zu Tabak, Alkohol und Ernährung durch Werbebeschränkungen, Produktkennzeichnungsvorschriften und die gezielte Vermittlung von Gesundheitsbotschaften beeinflussen. In neun der EU+2-Länder wurden einheitliche, unbedruckte Verpackungen mit visuellen Warnhinweisen für Zigaretten eingeführt, in zwölf Ländern leicht verständliche Etiketten auf der Vorderseite von Lebensmittelverpackungen. Da die Gesundheitsförderung auf Bevölkerungsebene bei weniger gefährdeten Gruppen (zum Beispiel bei Personen mit höherem Bildungsniveau oder bei Einheimischen) wirksamer sein kann, sind mehrere Länder dabei, die Kommunikation auf bestimmte Gruppen zuzuschneiden, um sie mit relevanten Inhalten in einer für sie geeigneten Sprache und Form anzusprechen und so Risikofaktoren zu verringern und die Gesundheitskompetenz zu verbessern.
- Die Verbesserung der Gesundheitskompetenz kann dazu beitragen, einige Risikofaktoren für Krebs zu verringern. Fast die Hälfte der Befragten der Europäischen Bevölkerungsumfrage zur Gesundheitskompetenz (2019 – 21) verfügte jedoch über ein unzureichendes Niveau an Gesundheitskompetenz, wobei Personen mit niedrigeren sozioökonomischen Merkmalen im Durchschnitt schlechter abschnitten. Um gefährdete Bevölkerungsgruppen zu erreichen, wird der Rolle von Gesundheitseinrichtungen bei der Förderung des Verständnisses und der Nutzung von Gesundheitsinformationen zunehmend Aufmerksamkeit geschenkt, indem sie ihr Personal in Gesundheitskompetenz und Kommunikationstechniken schulen, der Patientenkommunikation ausreichend Zeit widmen, übersetzte Materialien zur Verfügung stellen und leicht verständliche Sprache und visuelles Material verwenden, das in Zusammenarbeit mit ihren Zielgruppen erstellt wurde.
- Da gefährdete Gruppen möglicherweise weniger von Maßnahmen profitieren, die auf die Gesamtbevölkerung abzielen, entwickeln viele Länder spezifische Maßnahmen, um Risikogruppen zu erreichen. Der Einsatz mobiler Impfbusse, die Verteilung von Impfstoffen in Schulen und die Zulassung von Impfungen durch nichtärztliches Gesundheitspersonal können dazu beitragen, dass HPV-Impfprogramme auch Menschen erreichen, die im Gesundheitssystem möglicherweise übersehen werden. Um die Übertragung von Hepatitis B und C zu verhindern, können die meisten Risikogruppen – einschließlich Migranten, Menschen, die Drogen injizieren, und Männer, die Sex mit Männern haben – durch Hepatitis-B-Impfungen, Programme zur Schadensminimierung sowie Tests und Behandlungen für Hepatitis B und C erreicht werden.
- Die Zusammenarbeit zwischen den Ländern in Bereichen wie Besteuerung, Produktformulierung, Werbung und Kennzeichnung kann die Wirksamkeit dieser Maßnahmen erhöhen. Die großen Unterschiede bei der Besteuerung und Preisgestaltung von Tabakwaren in den einzelnen Ländern und die kontinuierliche Produktion neuer Produkte durch die Industrie schmälern den Nutzen der bestehenden EU-weiten Tabakrichtlinien. Die Koordinierung der Alkoholbesteuerung oder der Neuformulierung von Lebensmitteln über die europäischen Grenzen hinweg ist begrenzt. In vielen Fällen sind die Medien grenzüberschreitend, und die EU-weiten Werbevorschriften beschränken zwar die Alkoholwerbung für Minderjährige, nicht aber die Werbung für das allgemeine Publikum. Darüber hinaus wird die Werbung für Alkohol und ungesunde Lebensmittel über soziale Medien bestenfalls teilweise oder freiwillig auf Länderebene eingeschränkt, während eine internationale Zusammenarbeit bei solchen Einschränkungen fehlt.
- Maßnahmen und Interventionen, die auf Krebsrisikofaktoren abzielen, müssen in verschiedenen Umgebungen durchgeführt werden, in denen sich die Menschen aufhalten, beispielsweise in Schulen, am Arbeitsplatz und in Gesundheitseinrichtungen. Schulen sind ein wichtiges Umfeld für den Abbau von Ungleichheiten bei der Exposition gegenüber Risikofaktoren, da sie Schüler*innen erreichen und aufklären können, indem sie über Risiken informieren und die HPV-Impfung sowie ein gesundes Ernährungsumfeld fördern. Die primäre Gesundheitsversorgung kann Raucher*innen an Unterstützungsdienste zur Raucherentwöhnung verweisen, Alkoholscreenings und Kurzinterventionen durchführen und Übergewicht und Adipositas durch Ernährungsberatung oder Verschreibung von körperlicher Aktivität reduzieren. Zu den wirksamsten evidenzbasierten Verfahren für die HPV-Impfung gehören Empfehlungen, Erinnerungen und Informationen über die Sicherheit und Wirksamkeit.
- Ein wirksames Vorgehen gegen die verschiedenen Krebsrisikofaktoren erfordert ein Maßnahmenbündel, das aus mehreren Komponenten besteht und auf die jeweiligen Zielgruppen zugeschnitten ist. Integrierte sektorübergreifende Ansätze helfen bei der Entwicklung und Umsetzung umfassender und wirksamer zielgruppenspezifischer Maßnahmenpakete.
Quelle: Europäische Kommission
Übersetzt mit www.DeepL.com